CÁNCER RENAL
INTRODUCCIÓN Y MODELOS PRONÓSTICO
El papel de la cirugía (nefrectomía citorreductora) antes del tratamiento sistémico se reserva a pacientes con metástasis pulmonares únicas, riesgo favorable y buen estado general.
En caso de posibilidad de resección de una metástasis única, está indicada también la nefrectomía.
El tratamiento del cáncer renal se ha basado durante más de 15 años en inmunoterapia clásica basada en interleukina e interferón.
La hormonoterapia ocupó un lugar importante en el tratamiento del CCR en la década de 1970-80, aunque con grados de respuesta muy bajos. Posteriormente, con la aparición de la inmunoterapia que conseguía mejores resultados dejó de utilizarse.
El papel de la quimioterapia en CCR es marginal, posiblemente se justifique en pocas ocasiones o en el contexto de ensayos clínicos. Los fármacos más estudiados son 5-fluorouracilo, capecitabina con o sin gemcitabina y adriamicina.
Desde la introducción de los inhibidores de tirosin quinasa y de anticuerpos monoclonales como el bevacizumab, se ha limitado el uso de la inmunoterapia clásica a algunos grupos de pacientes. La selección de los pacientes que pueden beneficiarse más de este tipo de tratamiento, se realiza en base a su mejor pronóstico.
Por otro lado, la incorporación de la inmunoterapia basada en inhibidores de checkpoints, es ya una realidad en el tratamiento del CCR.
En cáncer renal se usan modelos pronósticos para definir distintos grupos de riesgo en los pacientes con CCR metastásico (CCRm), estando la elección de tratamiento determinada por el grupo pronóstico al que pertenece el paciente. Estos modelos combinan factores pronósticos independientes de supervivencia en el CCRm.
Se utilizan fundamentalmente dos modelos pronóstico: MSKCC y Heng.
Modelo pronóstico de Motzer o del Memorial Sloan Kettering Cancer Centre (MSKCC):
Este modelo se construyó en la época de los tratamientos con inmunoterapia clásica. Deriva de la determinación de factores pronósticos en pacientes incluidos en ensayos de tratamiento con interferón (n=463). El grupo de la Cleveland Clinic validó posteriormente estos datos con un grupo de 353 pacientes.
En las categorías de MSKCC, los pacientes de mejor pronóstico se benefician más de la inmunoterapia.
Es el más ampliamente utilizado. Los factores pronósticos en el análisis multivariante son cinco:
- Intervalo desde el diagnóstico al tratamiento menor de un año.
- Karnofsky < 80 ó PS> 1.
- LDH sérica > 1.5 veces el límite superior de la normalidad (LSN).
- Calcio corregido sérico > del LSN.
- Hemoglobina < del límite inferior de la normalidad (LIN).
Considerando la presencia de uno o varios factores de riesgo, se establecen los siguientes grupos:
- Grupo de riesgo favorable: ningún factor de riesgo. Mediana de SG 30 meses.
- Grupo de riesgo intermedio: 1 ó 2 factores de riesgo. Mediana de SG 14 meses.
- Grupo de mal pronóstico: 3 ó más factores de riesgo. Mediana de SG 5 meses.
Modelo pronóstico de Heng o International Metastatic Renal-Cell Carcinoma Database Consortium (IMRDC):
Corresponde a una validación y actualización del modelo pronóstico anterior, para adecuarlo a la era de las terapias dirigidas.
No está limitado a pacientes provenientes de ensayos clínicos y se incluyen pacientes de varias procedencias de todo el mundo. Esto hace los resultados más generalizables. En 2009 publican su modelo pronóstico con 645 pacientes con CCRm tratados con inhibidores de tirosin quinasa.
Se mantienen cuatro de las variables del modelo del MSKCC como predictores independientes de supervivencia:
- Hemoglobina < LIN.
Se incluyen otros dos factores predictores independientes de supervivencia:
- Neutrófilos > LSN.
- Plaquetas > LSN
Se establecen los siguientes grupos:- Grupo de riesgo favorable: ningún factor de riesgo. Supervivencia global a 2 años del 75%.
- Grupo de riesgo intermedio: 1 ó 2 factores de riesgo. Supervivencia global a 2 años del 53%.
- Grupo de mal pronóstico: 3 a 6 factores de riesgo. Supervivencia global a 2 años del 7%.
- Se publicó en 2013 la validación de este modelo con 859 pacientes61.
En trabajos recientes también se ha correlacionado la expresión elevada de la anhidrasa cárbonica IX (CAIX) en el tejido tumoral con mejor pronóstico62 y quizá con mayor posibilidad de respuesta a inmunoterapia con interleukina 2.
La revisión de fármacos disponibles para el tratamiento de la enfermedad avanzada o metastásica, comenzará por describir la posición del fármaco en el arsenal terapéutico, la indicación financiada en España correspondiente a CCR (se advertirá explícitamente de aquellos fármacos que se mencionen y que no tengan indicación financiada en nuestro país), el mecanismo de acción, la evidencia disponible que sustenta la indicación, la seguridad y un apartado de atención farmacéutica.
Los mecanismos de acción de los principales tratamientos dirigidos, anticuerpos monoclonales e inhibidores de tirosin quinasa se describen en la Figura 2.
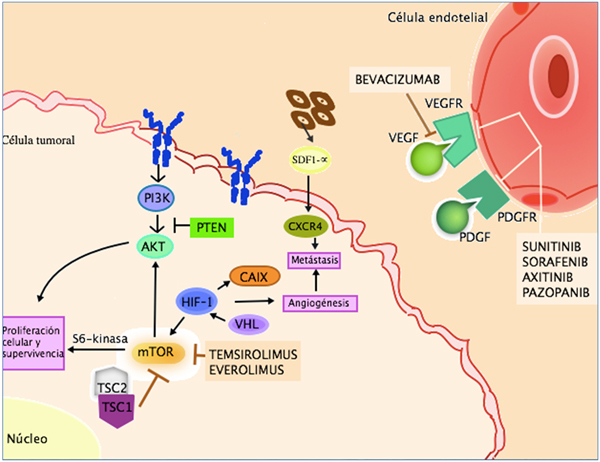
Figura 2: Mecanismo de acción de los principales tratamientos dirigidos en CCR. Figura cedida por la Dra. Duran
La indicación es textual y las fuentes son la AEMPs63 y la EMA64.
El posicionamiento está basado en las guías de práctica clínica para el diagnóstico, tratamiento y seguimiento de ESMO (European Society of Medical Oncology) publicadas en septiembre de 2016 y aparecen resumidas en la Figura 3.
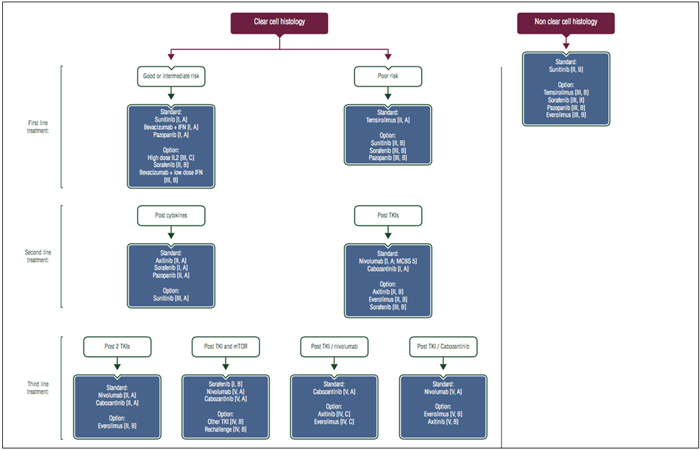
Figura 3: ESMO Guías de Práctica clínica para el diagnóstico, tratamiento y seguimiento. Algoritmo de tratamiento en CCR metastasico; IFN, interferon; IL2, interleukin 2; TKI, inhibidor tirosin quinasa; mTOR, mammalian target of rapamycin; MCBS, ESMO Magnitude of Clinical Benefit Scale v1.0.
Hay que destacar la incorporación en las guías ESMO de una escala de valoración de la magnitud del beneficio clínico (ESMO-MCBS)65. Esta escala tiene dos aplicaciones distintas, una para fármacos con intención curativa que se clasifican en niveles A, B y C y otra para fármacos no curativos que se clasifican en valores numéricos del 1 al 5, siendo el valor 5 el correspondiente al que aporta mayor magnitud de beneficio clínico. Sin embargo, aunque hay una herramienta que permite el cálculo de MCBS, en las guías de cáncer renal todavía no aparece publicado el MCBS de los fármacos por indicación, exclusivamente para el inhibidor de checkpoint, nivolumab.
Sí aparecen todos categorizados, por nivel de evidencia y grado de recomendación.
